Диабетическая стопа: симптомы и лечение
Синдром диабетической стопы — одно из серьезных осложнений сахарного диабета, которое приносит много неудобств, а в запущенных случаях значительно повышает риск ампутации. Состояние проявляется негативными изменениями в области пораженной конечности – от кожных проявлений до костно-суставных деформаций ступни.

Патология может локализоваться на разных участках стопы. Наиболее распространенные:
- подошва;
- верхняя поверхность пальцев;
- нижняя сторона большого пальца;
- область пятки.
По статистике синдром диабетической стопы (СДС) встречается у 8-10% пациентов с сахарным диабетом и включает в себя целый комплекс неприятных проявлений. При поражении тканей стопы надо обязательно обращаться к врачу для определения диагноза и устранения неприятного исхода. Своевременное обследование и качественное лечение позволит купировать раны и привести стопы в порядок.
Причины заболевания
У больных сахарным диабетом на фоне высокого уровня глюкозы в крови нарушается трофика сосудов и артерий, снижается чувствительность нервных окончаний. Развивается диабетическая нейропатия. Человек может не чувствовать дискомфорта при натирании ноги неудобной обувью, при травмах, замерзании и других требующих внимания обстоятельствах. На ступне появляются натертости, ранки, трещинки, но боль по-прежнему отсутствует или проявляется совсем незначительно. Повреждения тканей кожи становятся хроническими, может присоединиться инфекция. Кроме того, при диабетической стопе часто развивается поражение костей и суставов, возникают деформации, шишки, наросты.
Таким образом, первопричина синдрома диабетической стопы – сахарный диабет, но триггерами к развитию этой формы осложнения являются следующие факторы:
- Неудобная обувь. Сюда относятся ботинки, подобранные не по размеру, грубые внутренние швы, стоптанная стелька, влажность внутри обуви.
- Микротравмы. Причин может быть много: попадание камушка в обувь, порез об острую поверхность при ходьбе босиком, укус животных, ошибки при педикюре и т. п.
- Гиперкератоз. Нарушение обменных процессов в эпидермисе может привести к разрастанию тканей, возникновению мозолей и наростов.
- Лишний вес. Повышенная нагрузка на стопы ведет к деформации суставов. Больше всего в этом случае страдает зона подошв.
- Присоединение микроорганизмов. Организм диабетика менее устойчив к грибковым и другим видам инфекций. Попадание микробов на поверхность кожи может вызвать быстрое развитие патологического процесса.
- Сосудистые изменения. Закупорка или сужение просвета сосудов затрудняет кровоток в нижних конечностях, приводя к микроишемии и некрозу.
Разновидности и симптомы диабетической стопы
Нарушение чувствительности часто не позволяет вовремя распознать первые признаки патологии и начать лечение. Поэтому больным сахарным диабетом рекомендуется тщательно ухаживать за своими ногами и ежедневно осматривать стопы.
Общими первыми признаками развития синдрома диабетической стопы являются:
- ощущение зуда, покалывания в ступнях;
- икроножные судороги;
- чувство усталости в ногах;
- появление царапин, ранок, мозолей, язв которые долго не заживают.
Врачи различают три основных типа диабетической стопы: ишемическая, нейропатическая и смешанная. Они имеют свои специфические симптомы.
Ишемическая форма развивается из-за нарушения кровообращения. Ступни становятся холодными на ощупь, отекают, краснеют, появляется боль, особенно в ночное время суток. Часто отмечается пигментация – изменение цвета кожи и ногтей нижних конечностей.
Нейропатическая форма возникает из-за разрушения нервных окончаний. Кожа теряет чувствительность, отмечается сухость и онемение. Болевые ощущения могут возникать при ходьбе и не беспокоить в покое.
При смешанном типе (нейроишемический) появляются симптомы, характерные для обеих форм диабетической стопы.
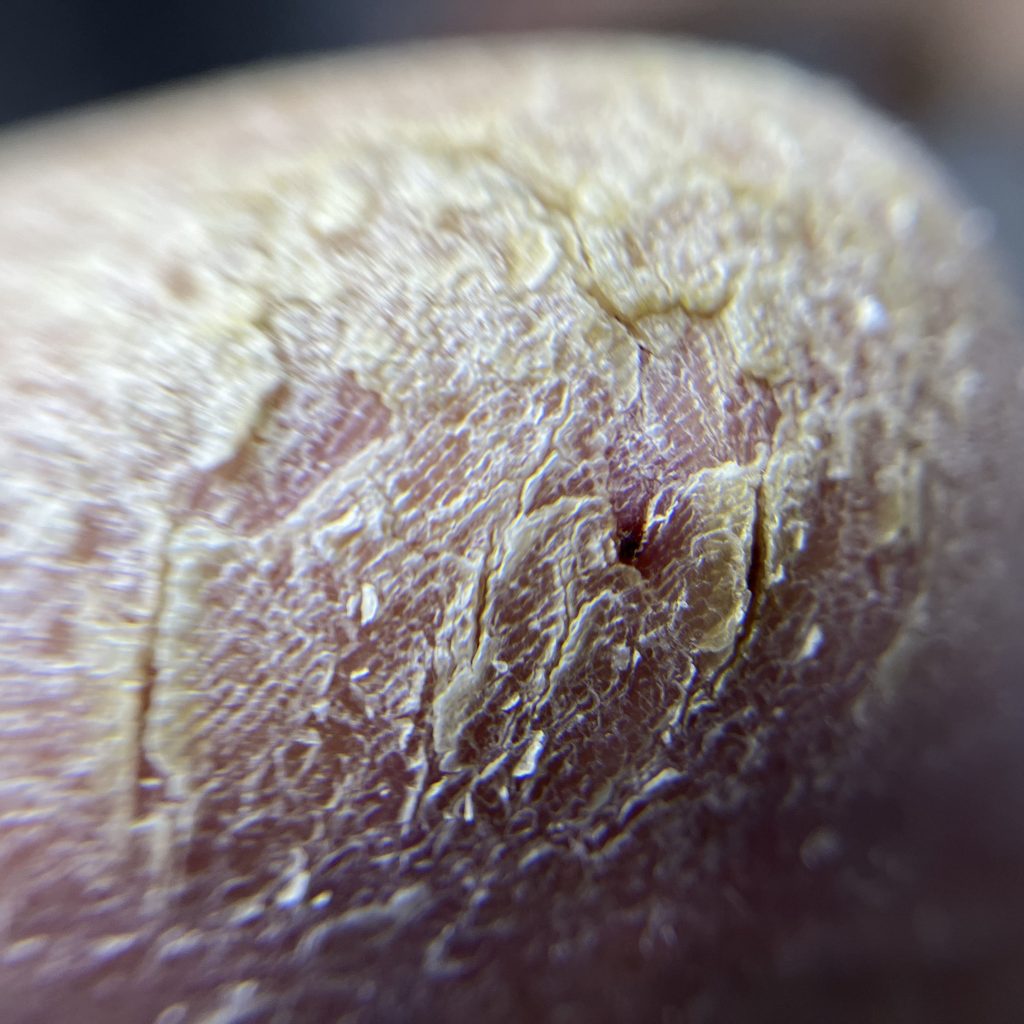
Стадии диабетической стопы и возможные осложнения
Если оставить синдром диабетической стопы без внимания, у пациента могут развиться тяжелые последствия:
- образование глубоких трофических язв;
- хроническое инфицирование ран;
- некроз тканей;
- гангрена;
- сепсис.
При развитии гангрены, как правило, возникает необходимость хирургического вмешательства. Может потребоваться ампутация пальцев, ступни или даже голени. Поэтому так важно вовремя диагностировать патологию и начать лечение, не дожидаясь присоединения инфекционного процесса, который приведёт к потере конечности.
В зависимости от степени повреждения кожного покрова различают несколько этапов развития синдрома диабетической стопы:
Нулевая стадия. Присутствует деформация стопы, могут быть трещинки, повышенная сухость или огрубение кожи, но язвенных образований нет.
Первая стадия. Наблюдаются поверхностные ранки, сухие язвочки, но глубина повреждения небольшая, и нет инфицирования тканей.
Вторая стадия. Образуется более глубокая рана, но мышцы и кости конечностей не затронуты. На этом этапе может присоединиться инфекция, возникает покраснение, жжение, отек, гнойное отделяемое, может повыситься температура тела.
Третья стадия. Язвы становятся глубже, постепенно затрагивая кости и сухожилия.
Четвертая стадия. Для этого этапа характерна глубокая инфицированная рана с развитием воспаления костной ткани (остеомиелита) и участков некроза в области конечности.
Обнаружив у себя признаки заболевания на любой стадии, необходимо обратиться за медицинской помощью. На первых этапах врач может назначить амбулаторное лечение, но чем глубже поражение, тем более серьезная терапия потребуется. Поэтому так важна ранняя диагностика.
К какому врачу обратиться за помощью
При лечении диабетической стопы необходим комплексный подход. В первую очередь, следует записаться к терапевту или врачу общей практики. Он проведет осмотр, поможет определиться с диагнозом, тактикой ведения пациента и направит к узким специалистам. Для оценки формы и тяжести данной болезни назначают анализы крови, а также различные исследования (ангиография, ультразвуковая диагностика сосудов конечностей, УЗИ поджелудочной железы и др.).
Обычно лечением диабетической стопы занимаются несколько врачей: эндокринолог, хирург, подолог. Также может потребоваться консультация ангиохирурга для дополнительной диагностики и назначения мероприятий по восстановлению кровоснабжения тканей. В критических случаях – чтобы провести хирургическое лечение или ампутацию.
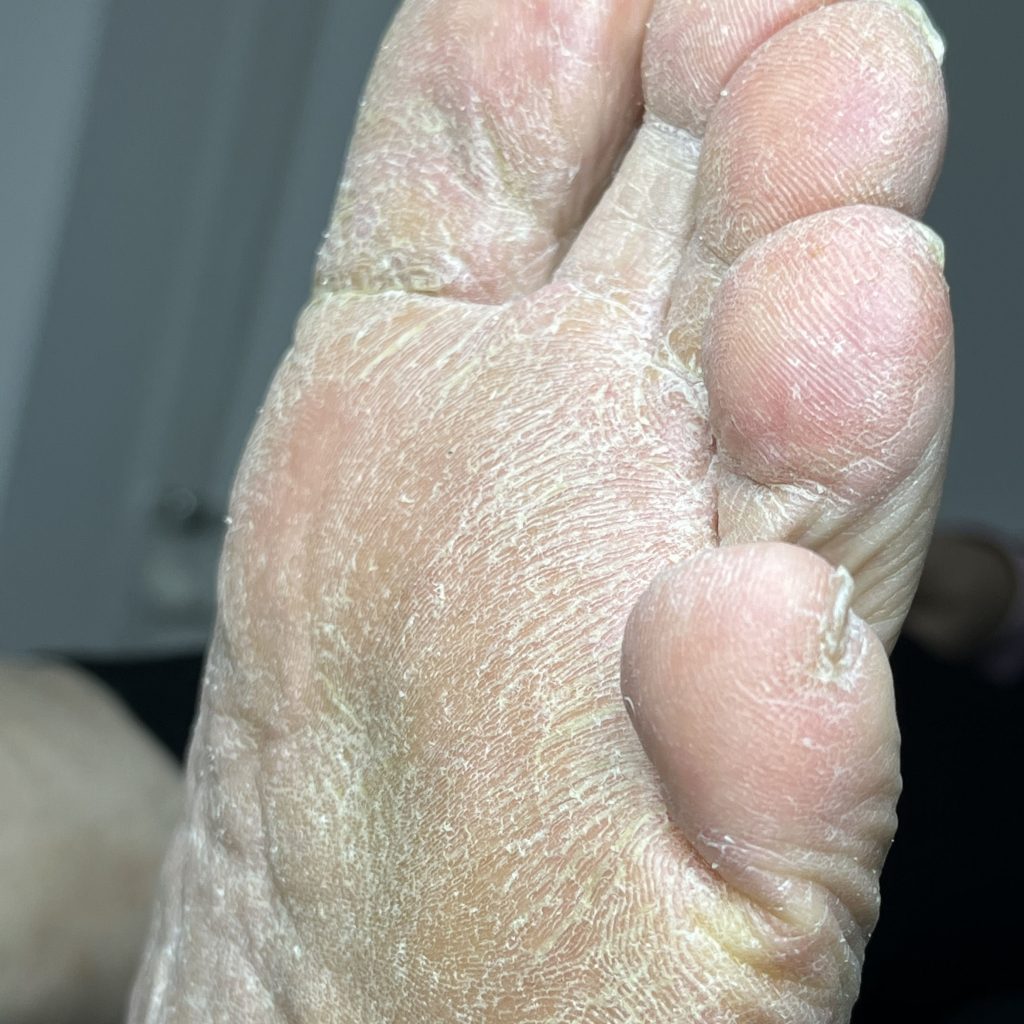
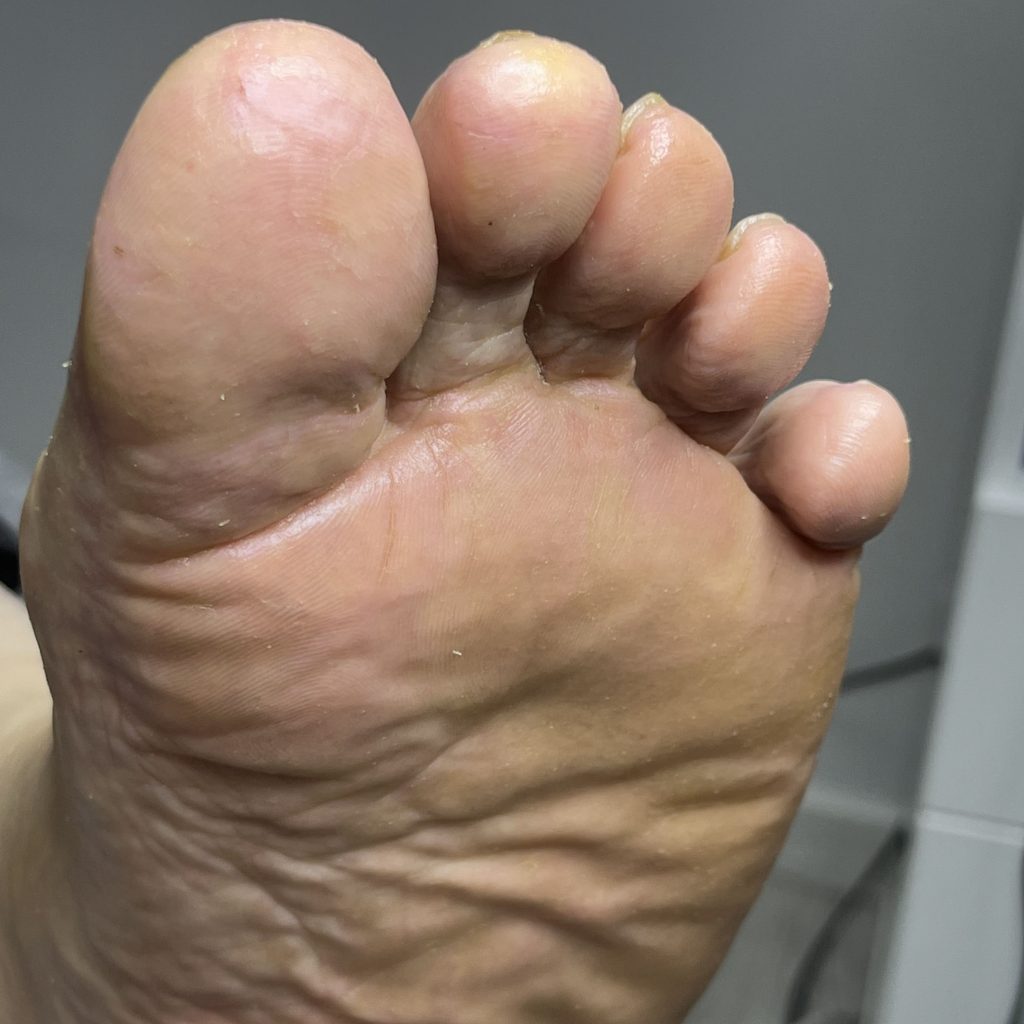
Лечение диабетической стопы
Комплексная терапия диабетической стопы включает в себя три основных направления:
- нормализация уровня сахара в крови;
- медикаментозная терапия;
- хирургические методы лечения.
Важным условием лечения является компенсация сахарного диабета, то есть контроль уровня глюкозы и своевременный прием медикаментов (сахароснижающих препаратов или инсулина). Стоит прислушаться к рекомендациям врача-эндокринолога и лечить первопричину – высокий уровень сахара и нарушение обмена веществ. Современная медицина позволяет взять под контроль заболевание и вести привычный образ жизни в течение долгих лет, не опасаясь осложнений сахарного диабета.
Консервативное медикаментозное лечение при развитии диабетической стопы включает в себя прием препаратов, улучшающих тканевый метаболизм и повышающих чувствительность нервных окончаний. Также используются медикаменты для восстановления трофики кровеносных сосудов, артерий и вен, нормализации нарушений липидного профиля. Местная терапия заболевания предполагает регулярную обработку ранок и язв, при необходимости удаление некротизированных тканей, использование антисептических повязок. При наличии бактериального инфицирования возможен прием антибиотиков внутрь.
Хирургическое вмешательство в условиях клиники применяется при развитии некроза и гангрены в области язв. Во время операции мертвые пораженные ткани удаляются, чтобы избежать дальнейшего развития инфекции и развития тяжелых последствий. Перед назначением оперативного метода лечения заболевания тщательно оцениваются все риски. Важно понимать, что если появилась гангрена, то под угрозой не только функциональность нижней конечности, но и жизнь пациента.
Лечение часто включает в себя дополнительные рекомендации: снижение нагрузки на стопы, использование ортопедических изделий, коррекция лишнего веса, специальный массаж, лечебная гимнастика, физиотерапия. Все эти меры способны улучшить состояние пациента и ускорить выздоровление.
Прогноз заболевания зависит в том числе от самого пациента. Необходимо следить за питанием, уровнем сахара и обеспечить соблюдение всех назначений. При больших незаживающих дефектах, наличии гнойно-некротических абсцессов лечение язв может занять длительное время. В этот период показано обязательное наблюдение у специалиста в медицинском центре.
При сахарном диабете очень важен правильный уход за ступнями. В идеале он должен проводиться в профессиональных условиях под контролем подолога и дополняться регулярными домашними манипуляциями.
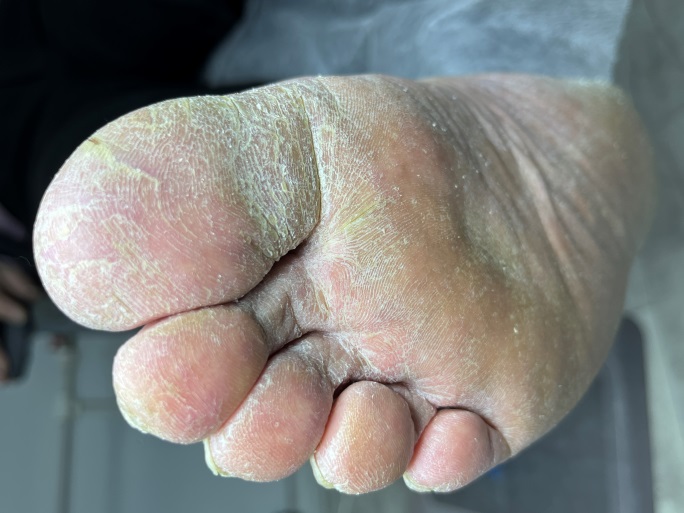
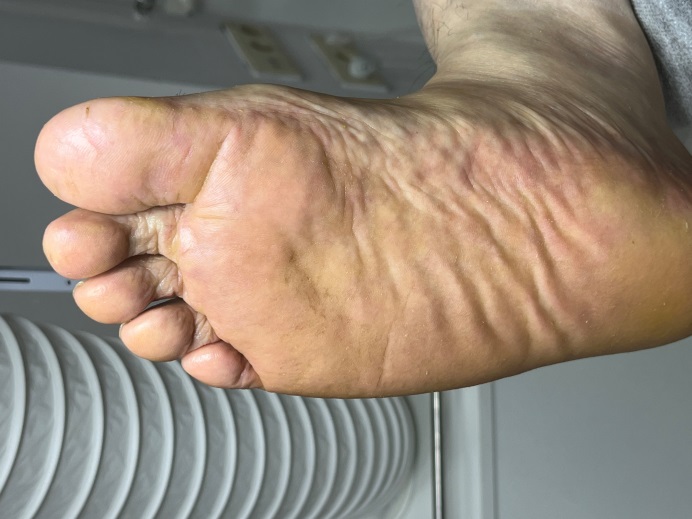
Профилактические меры и рекомендации подологов
Чтобы избежать развития проблем со стопами при сахарном диабете рекомендуется:
- Вести здоровый образ жизни, отказаться от вредных привычек (курение, алкоголь, несбалансированная диета).
- Тщательно следить за подбором обуви по размеру, анатомическим особенностям ноги и соответствию сезону. Желательно носить ботинки или туфли из мягких, эластичных материалов высокого качества, которые не вызывают дискомфорт.
- Избегать повышенной влажности, давления и травмирования в области ступней.
- Совершать ежедневные прогулки минимум по 20-30 минут.
- Регулярно самостоятельно осматривать ступни.
- Использовать антисептики и качественную косметику для ухода за ногами.
Средства от ROSILAK, специально подобранные для профилактики синдрома диабетической стопы, позволяют избежать этого опасного осложнения и сохранить кожу ног красивой и здоровой. Подологи используют их в процессе проведения профессиональных процедур, а также рекомендуют для применения дома.
Пудры-присыпки Terra и Comfort – эффективны для использования на мокнущих участках кожи. Они помогают избежать лишней влажности, способствуют быстрому заживлению ранок и трещин, обладают антисептическим действием, снимают зуд и дискомфорт.
Крем Regenerator обладает высокой проницаемостью за счет уникальной формулы и состава. Активные компоненты крема направлены на снижение воспалительного процесса, на глубокое восстановление, регенерацию и заживление повреждений кожи. Крем имеет высокую эффективность при работе с синдромом диабетической стопы и диабетическими язвами. Происходит быстрая регенерация и восстановление раневой поверхности.
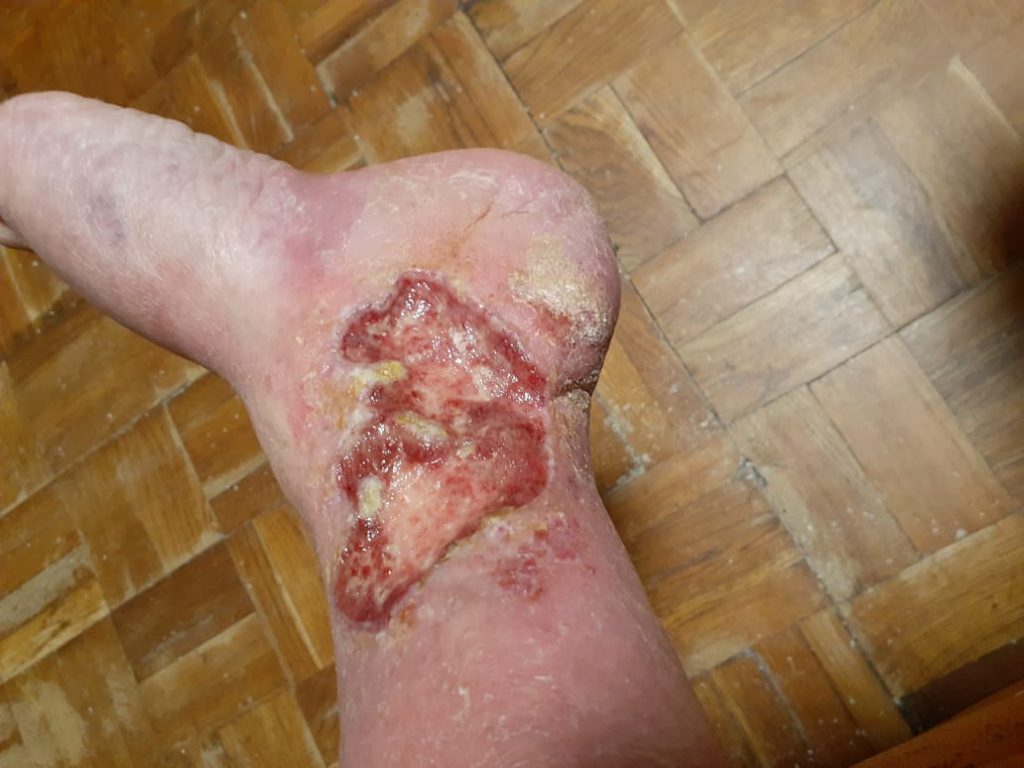
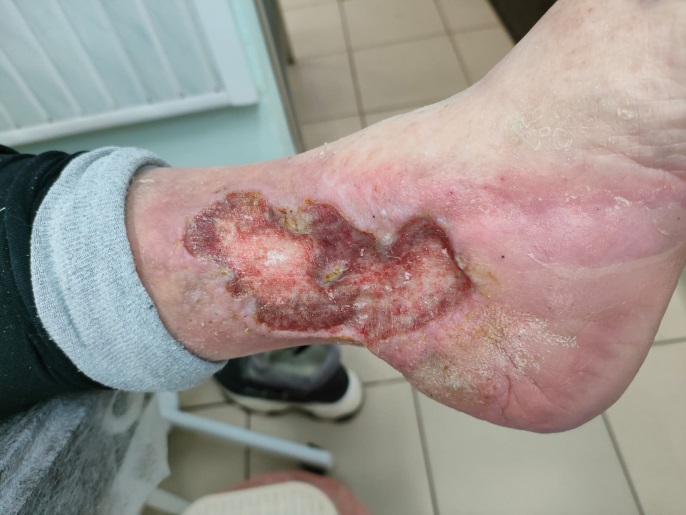
Динамика при использовании космецевтики Rosilak в домашнем уходе
Для очищения стоп идеально подходит пенка Fluid Active с ионами серебра. Она бережно удаляет загрязнения, восстанавливая естественные защитные функции эпидермиса. Входящие в состав активные компоненты нормализуют отток лимфы, регулируют липидный баланс, устраняют мелкие воспаления, оказывают выраженный антибактериальный эффект. Кожа становится эластичной и увлажненной.
Космецевтика Rosilak – эффективная профилактика диабетической стопы
Состав: тальк, крахмал, цинка стеарат, экстракт пихты сибирской, эфирное масло «Перуанский бальзам», дигидрокверцетин, бетулин.
ГОСТ 31698-2013 ТР ТС 009/2011
Способ применения:
Небольшое количество пудры нанести на кожу, распределить и при необходимости убрать остатки салфеткой.
Состав: вода, альгинат натрия, гидрогенизированное касторовое масло, кокамидопропил бетаин, критмум морской, эфирное масло лайма, ментол, бисаболол рацемический, метилизотиазолинон, метилхлоризотиазолинон.
Ingredients: Aqua, Sodium Alginate, PEG-40 Hydrogenated Castor Oil, , Cocamidopropyl Betaine, Chritmum maritimum, LIme oil, Menthol, Bisabolol, Methylisothiazolinone, Methylchloroisothiazolinone
Увлажнение кожи и очищение с помощью пенки FLUID ACTIVE
Состав: паста хвойная хлорофилло-каротиновая, медные производные хлорофилла, бетулин, тальк, крахмал, стеарат цинка.
Эти средства можно заказать на нашем сайте. Правильный уход за стопами позволяет избежать развития синдрома диабетической стопы и помогает справиться с проблемой на ранних стадиях. Комплексное применение профессиональной космецевтики вместе с назначенной медикаментозной терапией дает хорошие результаты и возможность навсегда забыть об этой неприятной патологии. Ваша кожа засияет красотой и здоровьем, а ножки будут готовы к долгим, приятным прогулкам.




